
A noticeable increase in diversion and abuse of prescription opioids started in the mid-1980s and has progressively worsened for the past 25 years, with opioids ranking higher among the causes of accidental death than historical norms.1 Beginning in 2010, rates of abuse for prescription opioid analgesics unexpectedly flattened; but rates of heroin abuse began to increase.2 Deaths involving prescription opioids increased until 2011 and then plateaued; however, they are still high, with 16,235 deaths in the United States in 2013 implicating opioids as one—or the—cause of death.1
There are many causes for the epidemic in opioid analgesic deaths, and many solutions will be needed to reverse it. Potential solutions include: enhanced law enforcement; improved education of prescribers, caregivers and patients; regular use of prescription monitoring plans; adherence to prescribing guidelines; proper drug disposal (e.g., drug take-back days); and “take-home” naloxone. Perhaps the most controversial concept, however, is abuse-deterrent formulations (ADFs), which in Canada are termed tamper-resistant formulations (TRFs).
TRFs have been criticized by some parties as a gimmick proposed by the pharmaceutical industry to increase profits. However, the rationale behind abuse deterrence—as well as the subsequent dramatic decrease in abuse of these products—suggests that they can have an important effect on drug abuse. As the technology improves, we can expect even bigger effects. The Researched Abuse, Diversion and Addiction-Related Surveillance (RADARS) System performs nationwide surveillance of prescription drug abuse throughout the United States.2 Given that RADARS collects data that identifies the specific opioid analgesic involved (e.g., can distinguish branded products from generic products of the same drug class), it offers a unique perspective on the abuse of TRFs.
The first TRF was introduced in the United States in 2010, when a controlled-release formulation of oxycodone (OxyContin®) was replaced with an innovative difficult-to-crush version.3 In 2012, that new product became available in Canada under the trade name OxyNEO®.4 The original OxyContin was easy to abuse by simply crushing a tablet between two spoons and snorting or solubilizing the resulting powder for injection. The effect of the new product has been dramatic: diversion and abuse of oxycodone decreased immediately, and the effect has been maintained for at least four years (Figure 1).5
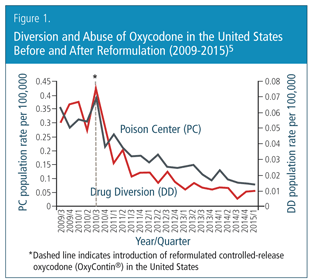
Why was a TRF of oxycodone effective? In general, there are two groups of abusers, and a difficult-to-crush formulation can interfere with abuse by both groups. The first group involves people who start as patients with a legitimate medical need for opioid analgesics—people in pain who seek healthcare to treat their pain. Although it was once widely taught in medicine that appropriate prescribing of an opioid rarely leads to abuse or addiction, we now know this is not always true. When used in patients to treat pain, a small proportion of individuals will develop abuse behaviours, and some will become addicted.6 The true value of TRFs lie in their ability to help the large group of patients who are exposed to prescription opioids each year for treatment of pain (Figure 2).5 The first step down the path to addiction for individuals in pain often lies in chewing or crushing their medication. Early on, they are not addicted and are unlikely to be motivated to overcome the TRF mechanism. For individuals in pain who are simply trying to get relief, but have a susceptibility to abuse/addiction, a TRF can impede their progress toward addiction.
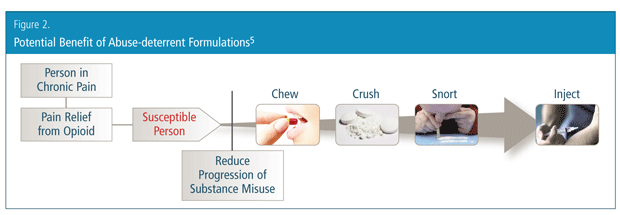
The second group of abusers involves people who abuse other drugs and decide to expand into opioids. Prescription opioids are easy to access and are perceived as being safer than heroin. One should keep in mind that there is some mixing of these two groups. For example, an individual could be seeking legitimate pain relief, but also have a history of drug abuse. Indeed, research shows that these people are at higher risk of opioid abuse.7 Often, the concept of TRFs is criticized for not completely preventing abuse by established “hard-core” abusers and addicts.8 The assumption is that a difficult-to-crush formulation is meant to prevent established abusers from snorting or injecting their drugs. It is fascinating to note that a small portion of abusers indicate that they stopped using the high-risk routes of intravenous or intranasal abuse, and a few even reduced or ended their substance abuse in response to the introduction of reformulated controlled-release oxycodone.9 With other drugs being readily available, however, it is more likely that abusers will switch to another opioid.9 All patients chronically treated with prescription opioids should be monitored to ensure that they are personally using their analgesic (rather than selling it) and that they are not abusing other drugs.
Interestingly, our results from the RADARS System indicate that abuse of oxycodone via oral and non-oral routes has decreased since its reformulation.9 These results seem to contradict the theory behind TRFs: it has always been assumed that abuse via the oral route could not be deterred because abusers could simply take more intact tablets. So, why would oral abuse decrease? The most likely reason is that many abusers chew or crush their drug before they swallow it, a phenomenon not widely understood. Thus, a difficult-to-crush formulation would be expected to deter some oral abuse, but more non-oral abuse, which is precisely what research results show.10
The other main criticism of TRFs is that they simply push abusers to other opioids, and those alternatives include heroin.9 This is true, as an addicted individual will switch to almost any other available opioid to fulfill their need. Unfortunately, the current crushable formulations of various opioids are abused at astonishing rates. To leave them available on the market simply fuels the epidemic.
Several solutions will be needed to stem the tide of opioid abuse. Like most large public health challenges, it is likely to require many different interventions to make a large difference; and a large difference is needed. In 2013, more than 16,000 people died in the United States from overdose of opioids, often in combination with other drugs.11 To address the issue of abuse and addiction, expansion of substance abuse treatment programs is essential. In addition, greater awareness is needed among patients, the general public and prescribers of opioids analgesics. TRFs offer one strategy to reduce abuse. As more TRF products become available, they will become more effective at stemming overall abuse.

While we see that there is an increasing amount of data to support tamper-resistant formulations (TRFs) as a deterrent against drug abuse, misuse and diversion, it remains critical to screen and monitor all patients being prescribed opioids. Pre-screening all patients prior to initiating prescription opioids with respect to their abuse risks (e.g., Opioid Risk Tool for family and personal history of alcohol, illicit and prescription drug abuse, and mental health history) and screening for illicit drugs in a urine drug screen are becoming standards of care in Canada. A patient with alcohol or illicit drugs in his/her urine test during a regularly scheduled medical appointment should raise a red flag of concern, and a pain and/or addiction specialist should be consulted prior to initiating any opioids or controlled medications.
Although urine drug testing is important, it is often confusing to physicians, as urine drug-screen reports are qualitative and not quantitative. A negative drug screen in a patient being prescribed opioids may be wrongly reported a “negative,” in that the amount detected in the urine is below the threshold for calling it a “positive” test. Additionally, synthetic and semi-synthetic opioids may not always be picked up on all urine drug screens, adding to the risk of wrongly accusing a patient of not taking (and possibly diverting) his/her prescribed opioids.
A narcotic agreement signed by the patient and his/her physician sets up rules and guidelines around a healthy respect and mutual understanding of prescription opioids, and around medication discontinuation when a patient’s pain, activities of daily living and functionality may not be improving or in the case where a patient is not taking his/her opioids as prescribed.
With increasing concerns over prescription drug abuse, misuse and diversion, Canadian policymakers, regulatory agencies, medical and healthcare professionals, and the pharmaceutical industry can draw from the American experience. The data collected by the RADARS System should give reassurance to Canadian healthcare regulators and clinicians that TRFs of opioids are safer and do mitigate abuse and diversion potential, as it shows trends towards TRFs being used as intended and deterring misuse.5 Strategies including drug manufacturing (developing TRFs), public education, and physician education and collaboration with other healthcare professionals (e.g., pharmacists) are critical to mitigating the risks of abuse while ensuring that legitimate chronic pain patients continue to receive a high level of care. When providing optimal pain management treatment, clinicians should consider both no n-opioid and opioid medications (where necessary and appropriate) for the individual patient.

Une augmentation notable des abus et des détournements d’opioïdes délivrés sur ordonnance a été observée au milieu des années 1980, et elle s’est progressivement accentuée au cours des 25 dernières années, alors que les opioïdes figurent parmi les principales causes de décès accidentel comparativement aux valeurs historiques1. Depuis 2010, le taux d’utilisation abusive d’analgésiques opioïdes délivrés sur ordonnance s’est stabilisé de façon inattendue; cependant, les taux de consommation abusive d’héroïne ont commencé à augmenter2. Les décès mettant en cause des opioïdes délivrés sur ordonnance ont augmenté jusqu’en 2011, puis ils se sont stabilisés; cependant, ils sont encore élevés, alors que 16 235 décès survenus aux États-Unis en 2013 ont mis en cause les opioïdes en tant que cause du décès1.
De nombreuses causes expliquent l’épidémie de décès associés aux analgésiques opioïdes, et de nombreuses solutions seront nécessaires pour renverser cette tendance. Les solutions potentielles comprennent : l’application renforcée des lois, une meilleure formation des prescripteurs, des soignants et des patients, l’utilisation régulière de plans de surveillance des ordonnances, l’observance des lignes directrices en matière d’ordonnances, l’élimination adéquate des médicaments (p. ex. journées de récupération des médicaments) et la naloxone « à domicile ». Cependant, les préparations visant à décourager l’abus (PDA) représentent peut-être le concept le plus controversé; au Canada, ces préparations sont appelées des préparations résistant aux altérations.
Les préparations résistant aux altérations ont été critiquées par certains intervenants comme étant un subterfuge proposé par l’industrie pharmaceutique en vue d’augmenter ses profits. Cependant, la justification appuyant la dissuasion à l’égard de l’abus – ainsi que la diminution considérable subséquente de l’abus de ces produits – semble indiquer que ces préparations peuvent avoir un effet important sur l’abus de médicament. Au fur et à mesure que la technologie s’améliore, nous pouvons nous attendre a des effets encore plus importants. Le système RADARS (Researched Abuse, Diversion and Addiction-Related Surveillance) surveille dans l’ensemble des États-Unis l’utilisation abusive de médicaments délivrés sur ordonnance2. Étant donné que le système RADARS recueille des données qui permettent d’établir précisément l’analgésique opioïde qui est mis en cause (p. ex. il peut faire la distinction entre les produits de marque et les produits génériques d’une même classe de médicaments), il offre une perspective unique sur l’abus de préparations résistant aux altérations.
La première préparation résistant aux altérations a été introduite aux États-Unis en 2010, alors qu’une préparation d’oxycodone à libration contrôlée (OxyContin®) a été remplacée par une version novatrice difficile à écraser3. En 2012, ce nouveau produit a été mis sur le marché au Canada sous le nom commercial d’OxyNEO®4. Il était facile d’utiliser de façon abusive la préparation originale d’OxyContin; il suffisait d’écraser un comprimé entre deux cuillères puis de renifler la poudre obtenue ou de la mettre en solution en vue de l’injecter. L’effet de ce nouveau produit a été considérable : le détournement et l’abus d’oxycodone ont immédiatement diminué, et l’effet s’est maintenu pendant au moins quatre ans (Figure 1)5.
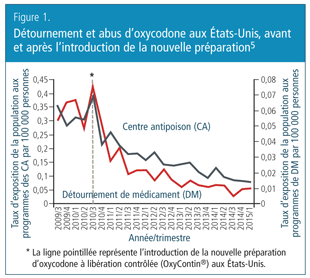
Pourquoi une préparation d’oxycodone résistant aux altérations a-t-elle été efficace? En général, il existe deux groupes de personnes qui utilisent les médicaments de façon abusive, et une préparation difficile à écraser peut avoir une incidence sur l’utilisation abusive par ces deux groupes. Le premier groupe comprend des personnes qui ont commencé à utiliser le médicament en tant que patients alors qu’ils avaient un besoin médical légitime pour des analgésiques opioïdes – ces personnes cherchaient à obtenir des soins pour soulager leur douleur. Bien que l’on enseignait autrefois en médecine que la prescription appropriée d’un opioïde entraînait rarement une situation d’abus ou de dépendance, nous savons maintenant que ce n’est pas toujours vrai. Quand des opioïdes sont utilisés chez des patients pour traiter la douleur, une petite proportion d’individus développeront des comportements d’utilisation abusive, et certains développeront une dépendance6. La véritable valeur des préparations résistant aux altérations réside dans leur capacité à aider l’important groupe de patients exposés chaque année à des opioïdes délivrés sur ordonnance pour le traitement de la douleur (Figure 2)5. Chez les personnes qui souffrent de douleur, la première étape de la voie menant à la dépendance est souvent caractérisée par le fait de mastiquer ou de croquer le médicament. Au début, ces patients ne sont pas dépendants et il est probable qu’ils n’aient pas l’intention de contrer le mécanisme de la préparation résistant aux altérations. Chez les personnes qui essaient seulement d’obtenir un soulagement, mais qui présentent une susceptibilité à l’abus ou à la dépendance, une préparation résistant aux altérations peut contrer leur progression vers la dépendance.
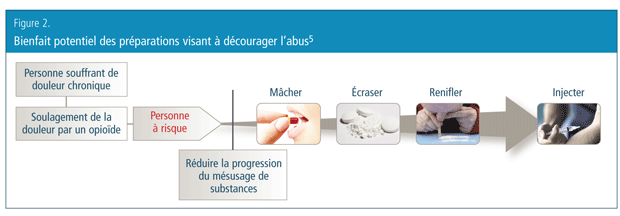
Le second groupe de personnes qui utilisent les médicaments de façon abusive est composé des personnes qui consomment de façon abusive d’autres drogues et qui décident d’étendre leur consommation aux opioïdes. Il est facile d’avoir accès à des opioïdes délivrés sur ordonnance, et ceux-ci sont perçus comme étant plus sécuritaires que l’héroïne. Il ne faut pas oublier qu’il y a un certain chevauchement entre ces deux groupes. Par exemple, une personne peut chercher à obtenir un soulagement légitime de sa douleur, tout en ayant des antécédents d’abus de drogue. En effet, une recherche montre que ces personnes présentent un risque supérieur d’abus d’opioïdes7. Souvent, le concept de préparations résistant aux altérations est critiqué parce qu’elles ne permettent pas de prévenir complètement les abus de la part des toxicomanes invétérés8. L’hypothèse veut qu’une préparation difficile à écraser soit conçue pour empêcher les toxicomanes établis de renifler ou de s’injecter leurs médicaments. Il est fascinant de noter qu’une petite portion des personnes qui consomment des médicaments de façon abusive mentionnent qu’elles ont arrêté d’avoir recours aux voies d’administration à haut risque (voies intraveineuse et intranasale), et un petit nombre de personnes ont même mis fin à leur abus de substance en réponse à l’introduction de la nouvelle préparation d’oxycodone à libération contrôlée9. Cependant, puisque d’autres drogues sont facilement disponibles, il est fort probable que les personnes qui consomment des médicaments de façon abusive passeront à un autre opioïde9. Tous les patients traités de façon chronique par des opioïdes délivrés sur ordonnance doivent être surveillés pour s’assurer qu’ils utilisent personnellement leurs analgésiques (au lieu de les vendre) et qu’ils ne consomment pas de façon abusive d’autres drogues.
Fait intéressant, nos résultats provenant du système RADARS indiquent que l’abus d’oxycodone par voie orale et par d’autres voies a diminué depuis l’arrivée de la nouvelle préparation9. Ces résultats semblent contredire la théorie sous-jacente aux préparations résistant aux altérations : on avait toujours supposé que l’abus par voie orale ne pouvait pas être contré puisque les personnes qui utilisent des opioïdes de façon abusive avaient tout simplement la possibilité de prendre plus de comprimés intacts. Donc, pourquoi l’abus d’opioïdes par voie orale diminuerait-il? La raison la plus probable est que de nombreuses personnes qui utilisent des opioïdes de façon abusive mâchent ou croquent leur médicament avant de l’avaler, un phénomène qui n’est pas totalement élucidé. Ainsi, on pourrait s’attendre à ce qu’une préparation difficile à croquer puisse permettre de contrer certains cas d’abus par voie orale, mais davantage les abus par voie autre qu’orale, et c’est exactement ce que les résultats indiquent10.
L’autre principale critique associée aux préparations résistant aux altérations est le fait que cela ne fait que pousser les personnes qui utilisent des opioïdes de façon abusive vers d’autres opioïdes, notamment vers l’héroïne9. Il est vrai que les personnes dépendantes se tourneront vers presque tout ùautre opioïde disponible en vue de combler leurs besoins. Malheureusement, le taux d’abus avec les préparations actuelles de divers opioïdes qui peuvent être broyées est étonnamment élevé. Le simple fait de laisser ces préparations sur le marché ne fait qu’aggraver l’épidémie.
Plusieurs solutions devront être mises de l’avant pour endiguer la vague d’abus d’opioïdes. Comme la plupart des importants problèmes de santé publique, il est possible qu’un grand nombre d’interventions différentes doivent être mises en place pour être en mesure de faire une grande différence. En 2013, plus de 16 000 personnes son décédées aux États-Unis en raison d’un surdosage d’opioïdes, souvent en association avec d’autres drogues11. Pour résoudre le problème de l’abus et de la dépendance, il est essentiel d’étendre les programmes de traitement des abus de substances. De plus, une sensibilisation accrue est nécessaire parmi les patients, la population générale et les prescripteurs d’analgésiques opioïdes. Les préparations résistant aux altérations offrent une stratégie pour réduire les abus. Au fur et à mesure que plus de préparations résistant aux altérations seront disponibles sur le marché, elles permettront davantage de contrer globalement les abus.

Alors que nous
observons un nombre grandissant de données appuyant l’utilisation des
préparations résistant aux altérations en vue de décourager l’abus, le
mésusage et le détournement de médicaments, il demeure essentiel
d’évaluer et de surveiller tous les patients qui reçoivent une
ordonnance d’opioïdes. L’évaluation préalable de tous les patients avant
de prescrire des opioïdes afin d’établir leur risque d’abus (p. ex.
outil de dépistage du risque d’abus d’opioïdes pour les antécédents
familiaux et personnels d’abus d’alcool, de drogues illicites et de
médicaments délivrés sur ordonnance, et antécédents en matière de santé
mentale) et le dépistage de drogues illicites dans l’urine au cours d’un
test de dépistage urinaire sont en train de devenir des normes
thérapeutiques au Canada. Un patient chez qui on détecte de l’alcool ou
des drogues illicites au cours d’un test urinaire réalisé à l’occasion
d’une visitemédicale régulière devrait soulever des inquiétudes, et
un spécialiste de la douleur ou des dépendances doit être consulté
avant d’amorcer tout traitement par des opioïdes ou des médicaments
contrôlés.
Bien que le test de dépistage de drogues dans l’urine
soit important, ses résultats causent souvent de la confusion chez le
médecin, car les
rapports de tels tests sont qualitatifs et non
quantitatifs. Un résultat négatif au test de dépistage de drogues chez
un patient recevant une ordonnance d’opioïdes peut avoir été signalé
erronément « négatif » si la quantité de drogue détectée dans l’urine
est inférieure au seuil nécessaire pour que le résultat du test soit
positif. De plus, il est possible que les opioïdes synthétiques et
semi-synthétiques ne soient pas toujours détectés dans tous les tests de
dépistage des drogues dans l’urine, augmentant ainsi le risque
d’accuser faussement un patient de ne pas prendre (et possiblement de
détourner) les opioïdes qui lui sont prescrits.
Une entente pour la
prescription de narcotiques, signée par le patient et son médecin,
établit les règles et les lignes directrices entourant un respect sain
et une compréhension mutuelle des opioïdes délivrés sur ordonnance et
concernant l’arrêt du médicament quand la douleur, les activités de la
vie quotidienne et la fonction du patient ne s’améliorent pas ou quand
un patient ne prend pas les opioïdes qui lui sont prescrits.
Avec les
préoccupations grandissantes liées à l’abus, au mésusage et au
détournement des médicaments délivrés sur ordonnance, les décideurs
canadiens, les organismes de réglementation, les professionnels de la
médecine et des soins de santé ainsi que l’industrie pharmaceutique
peuvent tirer profit de l’expérience américaine. Les données
recueillies par le système RADARS devraient permettre de rassurer les
organismes de réglementation en soins de santé et les cliniciens du
Canada quant au fait que les préparations d’opioïdes résistant aux
altérations sont plus sûres et permettent de réduire le potentiel d’abus
et de détournement, puisque ces données montrent que les préparations
résistant aux altérations ont tendance à être utilisées comme prévu et à
dissuader le mésusage5. Des stratégies incluant la fabrication du
médicament (développement de préparations résistant aux altérations),
l’éducation du public, la formation des médecins et la collaboration
avec les autres professionnels de la santé (p. ex. pharmaciens) sont
essentielles pour diminuer les risques d’abus tout en veillant à ce que
les patients souffrant de douleurs chroniques légitimes aient accès à un
niveau élevé de soins. Au moment d’administrer un traitement en vue
d’assurer la prise en charge optimale de la douleur, les cliniciens
doivent envisager des médicaments opioïdes et non opioïdes (lorsque
c’est nécessaire et approprié) pour les différents patients.