

Chronic migraine is a distinct neurological condition with specific diagnostic criteria. The International Headache Society defines chronic migraine as, “headache occurring on 15 or more days per month for more than 3 months, which has the features of migraine headache on at least 8 days per month.”1
Identifying this condition among patients who present complaining of headache involves taking a careful history to ensure diagnostic criteria are satisfied, as well as considering other potential diagnoses. Statistics have shown that chronic migraine is substantially underdiagnosed and, even among those who do receive a diagnosis, undertreated.2
This short review summarizes the epidemiology, burden, diagnosis, screening, treatment and referral for chronic migraine.
There are currently no reliable Canadian epidemiologic data on chronic migraine. However, the authors of a systematic international literature search reported that the most commonly reported prevalence rates for chronic migraine were in the 1.4% to 2.2% range.3 Applying these figures to a Canadian adult population estimate of approximately 28.6 million,4 the estimated number of Canadians living with chronic migraine is in the range of 400,000-600,000 individuals. The prevalence has been reported to be considerably higher in women than in men, with reported rates ranging from 2.5- to 6.5-fold higher in women.3
In general, migraine is associated with substantial burden on patients.5,6 The condition is associated with debilitating pain, nausea, vomiting, photophobia and phonophobia. Given that patients who fit the criteria for chronicity experience the features of migraine at least eight days per month (and often far more frequent than that), it is not surprising that this condition has a negative impact on normal life activities, including the ability to work, perform other routine daily activities, and participate in social and family relationships.
For chronic migraine in particular, the burden on individual patients is significantly greater than for episodic migraine in terms of disability, health-related quality of life, anxiety, depression and use of health-care resources.6-8
Research has shown that chronic migraine is underdiagnosed. In an American survey of headache sufferers, 520 of the 16,573 respondents had chronic migraine. However, only 20.2% of these patients had received such a diagnosis from a health-care professional.6
The diagnosis of chronic migraine can be broken down into three basic steps: 1) excluding secondary headache; 2) identifying the primary syndrome based on attack frequency and duration; and 3) diagnosing the specific headache disorder. Going through these components requires taking a careful patient history.
Excluding secondary headache. There are many potential causes of secondary headache, including trauma/injury, cranial or cervical vascular disorders, non-vascular intracranial disorders, substance use or substance withdrawal, infection, disorders of homoeostasis and psychiatric disorders. The presence of red flags can signal the possibility that the headache is secondary to another condition. These are summarized by a helpful mnemonic, SNOOP, which is detailed in Table 1.9 If any of these red flags are encountered, the patient should be worked up for secondary headache.

Comorbidities are common among patients with migraine and may complicate the diagnostic process. Being aware of any comorbidities and discussing with the patient the timing of headache with respect to symptoms of their comorbidity(ies) may help distinguish whether the headache is a separate entity or secondary to the other condition. The proportion of patients with major depression who also experience chronic migraine, for example, is approximately 14%.10 Given that the lifetime prevalence of major depression is approximately 10% in Canada,11 this is a comorbidity to be aware of among patients presenting with headaches. Looked at the other way, among patients with chronic migraine, more than half will experience comorbid depression,12 and this can have an impact on treatment selection for both disorders.
Identifying the primary syndrome. This involves two components; frequency and duration. Episodic headache is present on fewer than 15 days per month, while chronic headache involves 15 or more days per month. Importantly, when counting headache days, every headache needs to be counted, not just those that are severe. This may require probing during the history taking, as patients may not think to report milder, less debilitating headaches. One might consider asking, “How many days are you completely free of headache?” The use of a headache diary is highly recommended.
With respect to duration, the most important threshold is whether the headaches are more or less than four hours in duration.
Diagnosing the specific headache disorder. If secondary headache has been ruled out and the frequency and duration have been recorded, one can then explore the features of the headache in order to determine the correct diagnosis. The diagnostic features of migraine are shown in Table 2.1
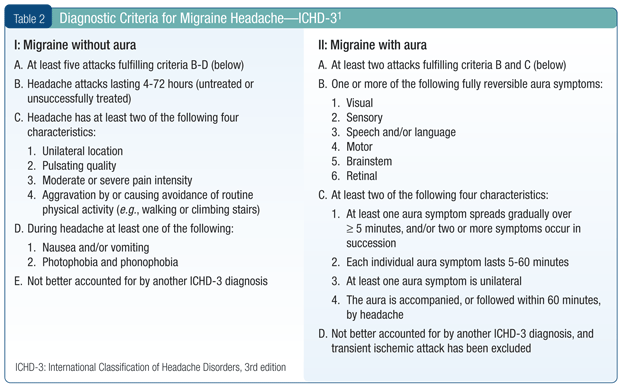
The major differentiating features of chronic migraine compared to chronic tension-type headache are that migraine is typically unilateral and pulsating, while tension-type headache is bilateral and non-pulsating. In addition, migraine is often aggravated by physical activity, while tension-type headache is typically not aggravated in this way. Furthermore, migraine attacks are of a moderate to incapacitating severity.1
Classification and nomenclature. The terms discussed above are those that are the currently accepted standards in the classification of headache. Several previously used terms should no longer be used. This may be important in the selection of treatment, as certain treatments are only indicated and/or recommended for specific diagnoses.
For example, if a patient experiences both tension-type and migraine headaches and the frequency is 15 or more episodes per month, the diagnosis is chronic migraine.1 Previously this was known as “mixed headache.”1
The term “transformed migraine,” which was used to describe a patient who previously fit the criteria for episodic migraine and went on to meet the criteria for chronic migraine, is no longer used.1
Screening for chronic migraine. While a well-conducted history is usually sufficient to make a diagnosis of chronic migraine, there are tools that can be informative and help save time for busy clinicians. The Identify Chronic Migraine (ID-CM) tool was specifically developed to help identify chronic migraine among patients with severe headache.13
The ID-CM is a 12-question survey that can be completed by patients in the waiting room or prior to the visit. It should take no longer than five minutes to complete. This tool has an 80.6% sensitivity for chronic migraine, a specificity of 88.6%, negative predictive value of 75.0%, and a positive predictive value of 91.5%.13
One of the key elements of treatment for chronic migraine—as is the case with all chronic conditions—is patient education. Providing counselling about the condition and its treatment can help the patient make informed decisions, foster a positive clinician-patient relationship, and increase the likelihood of adherence.
Time and resource constraints may limit the amount of time the clinician can interact with each patient, so it is most helpful to have educational materials on hand and be able to refer patients to trusted internet resources. Among the latter options are:
• Headache Network Canada (http://headachenetwork.ca)
• MyChronicMigraine (http://www.mychronicmigraine.ca)
The treatment of chronic migraine is multifactorial, and can include lifestyle/behaviour changes (e.g., healthy eating, regular exercise, smoking cessation), psychotherapeutic approaches (e.g., cognitive behavioural therapy, meditation/mindfulness) and pharmacotherapy.14-16 Research has shown that chronic migraine is undertreated. In a patient survey, only 31.6% of respondents with chronic migraine indicated that they were using migraine-specific acute treatments.6 Fewer than half (48.1%) were satisfied with their acute therapy. The proportion of chronic migraine sufferers who were using preventive medications was also low, at 33.3%.6
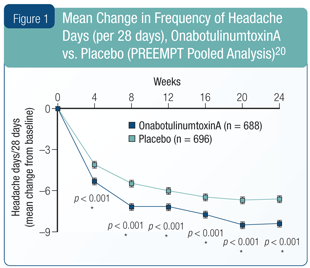
OnabotulinumtoxinA. With respect to pharmacotherapy, there is only one treatment approved by Health Canada for chronic migraine. OnabotulinumtoxinA injections are indicated for the prophylaxis of headaches in adults with chronic migraine (≥ 15 days per month with headache lasting 4 hours a day or longer).17 The key data to support this indication come from two randomized, controlled clinical trials, PREEMPT 1 and PREEMPT 2, published in 2010.18,19 These trials had identical designs: 24-week randomized, double-blind phase, followed by a 32-week open-label phase. In the double-blind phase, patients were randomized to receive either onabotulinumtoxinA (155-195 U) or placebo injections every 12 weeks, with the primary endpoints (mean change in frequency of headache days) evaluated at 24 weeks.
In a pooled analysis of both studies (total n = 1,384),20 the frequency of headache days was significantly reduced by 8.4 days for onabotulinumtoxinA compared to 6.6 days for placebo (p < 0.001). The difference was significant at all time points evaluated (Figure 1). Most adverse events (AEs) in the trials were mild to moderate in severity; the proportions of patients discontinuing due to AEs were 3.8% for onabotulinumtoxinA and 1.2% for placebo.
Topiramate. Although not approved for chronic migraine in Canada, oral topiramate has also demonstrated a significant reduction in mean number of headache days when administered as prophylaxis among patients with chronic migraine.21 In a randomized clinical trial involving 328 patients with chronic migraine, topiramate was associated with a mean reduction of 5.6 headache days from baseline, which was significantly greater than the mean 4.1-day reduction in the placebo group. Discontinuations due to AEs were reported in 10.9% of topiramate-treated subjects and 6.1% of those in the placebo group.
Implications of medication overuse. In addition to issues of prophylaxis, patients experiencing migraines may also treat their headaches symptomatically (e.g., with triptan medications and/or analgesics).22 Overuse of medications (defined as ≥ 10 triptans or ≥ 15 over-the-counter treatments per month for > 3 months) can cause medication overuse headache.1 Importantly, this diagnosis can be made in conjunction with chronic migraine.1 Many patients with overuse headache improve after discontinuation of the overused medication, and their responsiveness to preventive treatment is also enhanced.1
Differentiation and diagnosis of specific headache type is certainly possible in primary care. However, for those cases where diagnostic uncertainty persists, referral to a headache specialist is in the patient’s best interest. Patients not responding to medication or who are overusing medications should also be considered for referral.
Chronic migraine is a common condition that is underdiagnosed and often undertreated. To aid in diagnosis, clinicians should familiarize themselves with the current diagnostic criteria and nomenclature, and consider incorporating the ID-CM as a tool for their patients with severe and chronic headaches.
Effective treatments exist both for treatment of migraine (e.g., triptans) and for prophylaxis (e.g., onabotulinumtoxinA). Patient education is also a critical part of the treatment plan.
For those patients in whom there is uncertainty regarding either diagnosis or treatment, referral to a headache specialist is recommended.



La migraine chronique est une maladie neurologique distincte dont les critères diagnostiques sont spécifiques. La Société internationale des céphalées définit la migraine chronique comme suit : « céphalalgie survenant au moins 15 jours par mois pendant plus de trois mois, accompagnée des caractéristiques de la céphalée migraineuse au moins huit jours par mois1 ».
Pour reconnaître cette maladie chez les patients qui se plaignent de maux de tête, il faut procéder à une anamnèse rigoureuse afin de vérifier la présence desdits critères et tenir compte du diagnostic différentiel. Selon les statistiques, la migraine chronique est largement sous-diagnostiquée et même chez les patients qui reçoivent un diagnostic, elle est souvent trop peu traitée2.
Le présent survol explique brièvement l’épidémiologie, le fardeau, le diagnostic, le dépistage, le traitement et les demandes de consultation pour la migraine chronique.
On ne dispose pas à l’heure actuelle de données épidémio-logiques fiables sur la migraine chronique au Canada. Toutefois, les auteurs d’une interrogation systématique de la littérature internationale ont noté que la prévalence de la migraine chronique la plus souvent mentionnée est de 1,4 % à 2,2 %3.
Si on applique ces pourcentages à la population adulte canadienne, estimée à environ 28,6 millions d’individus4, le nombre de Canadiens aux prises avec la migraine chronique se situerait entre 400 000 et 600 000. Sa prévalence serait considérablement plus élevée chez les femmes que chez les hommes; en effet, on fait état de taux de 2,5 à 6,5 fois plus élevés chez les femmes3.
En général, la migraine est associée à un fardeau substantiel pour les patients5,6. En plus de la douleur, la maladie peut provoquer des nausées, des vomissements, de la photophobie et de la phonophobie qui peuvent se révéler invalidants. Compte tenu que les patients qui répondent aux critères de chronicité présentent une migraine caractéristique au moins huit jours par mois (et souvent beaucoup plus fréquemment), il n’est pas surprenant que cette maladie nuise aux activités de la vie courante, y compris à la capacité de travailler, de s’acquitter des tâches de la vie quotidienne et d’entretenir des liens sociaux et familiaux.
Pour les patients, la migraine chronique représente un fardeau significativement plus lourd que la migraine épisodique sur les plans de l’incapacité, de la qualité de vie liée à la santé, de l’anxiété, de la dépression et de l’utilisation des ressources en santé6-8.
La recherche a démontré que la migraine chronique est sous-diagnostiquée. Dans un sondage mené aux États-Unis auprès de patients migraineux, 520 répondants sur 16 573 souffraient de migraine chronique. Or, seulement 20,2 % de ces patients avaient reçu ce diagnostic d’un professionnel de la santé6.
Le diagnostic de la migraine chronique peut être posé en trois étapes de base, soit 1) exclure les céphalées secondaires; 2) reconnaître le syndrome primaire en fonction de la fréquence et de la durée des crises et 3) diagnostiquer le trouble céphalalgique spécifique. Pour franchir ces trois étapes, il faut procéder à une anamnèse rigoureuse.
Exclure les céphalalgies secondaires. Les céphalalgies secondaires peuvent avoir diverses causes, telles que traumatisme/blessure, troubles vasculaires crâniens ou cervicaux, troubles intracrâniens non vasculaires, toxicomanie ou désintoxication, infection, troubles de l’homéostasie et troubles psychiatriques. Certains signaux peuvent indiquer que la céphalée serait secondaire à un autre problème de santé. Ces signaux se résument par l’acronyme SSDDP; facile à retenir, l’acronyme est expliqué au Tableau 19. Si l’un ou l’autre de ces signaux est présent, il faut investiguer chez le patient une possible céphalée secondaire.

Les comorbidités sont fréquentes chez les patients migraineux et peuvent compliquer le processus diagnostique. Le fait de connaître les comorbidités du patient, le cas échéant, et de discuter avec lui du moment où ses céphalées surviennent par rapport aux symptômes de la(des) comorbidité(s) permet de faire la distinction entre la céphalée comme entité distincte et la céphalée secondaire à un autre problème de santé. Par exemple, la proportion de patients qui souffrent de dépression majeure et qui éprouvent également des migraines chroniques s’élève à environ 14 %10. Compte tenu que la prévalence de la dépression majeure au cours de la vie est d’environ 10 % au Canada11, il s’agit d’une comorbidité à vérifier chez les patients qui souffrent de céphalées. À l’inverse, parmi les patients qui souffrent de migraine chronique, plus de la moitié présenteront une dépression comorbide12 et cela peut exercer un impact sur le choix du traitement pour les deux maladies.
Reconnaître le syndrome primaire. Cela repose sur deux éléments : fréquence et durée. La céphalée épisodique est présente moins de 15 jours par mois, tandis que la céphalée chronique est présente 15 jours ou plus par mois. À noter : au moment de compter les jours où la céphalée est présente, il faut tenir compte de tous les épisodes et non seulement des épisodes plus graves. Cela peut nécessiter une interrogation plus pointue lors de l’anamnèse puisque les patients ne penseront peut-être pas de mentionner leurs céphalées plus légères, moins invalidantes. On peut, par exemple, demander aux patients « Combien de jours par mois êtes-vous libre de toute céphalée? ». L’utilisation d’un carnet où noter les céphalées quotidiennes est fortement recommandée.
En ce qui concerne le seuil de durée, le plus important est de vérifier si les céphalées persistent plus ou moins de quatre heures.
Diagnostiquer le trouble céphalalgique spécifique. Si les céphalées secondaires ont été écartées et que la fréquence et la durée ont été notées, on peut alors explorer les caractéristiques de la céphalée pour confirmer le diagnostic exact. Les critères diagnostiques de la migraine sont énumérés au Tableau 21.
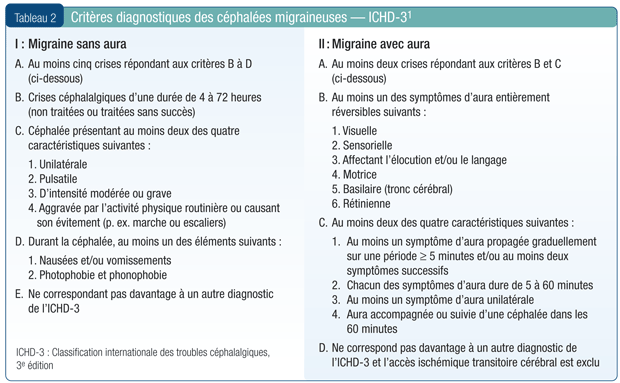
Les principales caractéristiques distinctives de la migraine chronique, comparativement aux céphalées chroniques de type tensionnel, sont que la migraine est généralement unilatérale et pulsatile, tandis que la céphalée de type tensionnel est bilatérale et non pulsatile. De plus, la migraine est souvent aggravée par l’activité physique, contrairement à la céphalée tensionnelle. En outre, en termes d’intensité, les crises migraineuses vont de modérées à invalidantes1.
Classification et nomenclature. Les termes utilisés ci-dessus sont fidèles aux normes actuellement acceptées pour la classification des céphalées. Plusieurs termes utilisés autrefois ne devraient plus servir, ce qui pourrait se révéler important pour la sélection des traitements, dont certains ne sont indiqués et/ou recommandés que pour des diagnostics spécifiques.
Par exemple, si un patient manifeste à la fois des céphalées de type tensionnel et des céphalées migraineuses dont la fréquence est de
15 épisodes ou plus par mois, le diagnostic en est un de migraine chronique1, alors qu’autrefois on parlait de « céphalée mixte »1.
Le terme « migraine transformée » qui, selon les critères, désignait autrefois les migraines épisodiques évoluant vers une migraine chronique, n’est plus utilisé1.
Dépistage de la migraine chronique. Bien qu’une anamnèse rigoureuse suffise généralement pour poser un diagnostic de migraine chronique, il existe des outils qui permettent aux médecins affairés de gagner du temps. L’outil ID-CM (pour Identify Chronic Migraine) a été spécifiquement mis au point pour faciliter le diagnostic de la migraine chronique chez les patients qui souffrent de maux de tête importants13.
Le questionnaire ID-CM comporte 12 questions auxquelles le patient peut répondre en cinq minutes ou moins, dans la salle d’attente ou avant la consultation. Cet outil est doté d’une sensibilité de 80,6 % pour ce qui est de la migraine chronique et d’une spécificité de 88,6 %, avec une valeur prédictive négative de 75,0 % et une valeur prédictive positive de 91,5 %13.
L’un des éléments clés du traitement de la migraine chronique, et d’ailleurs de toutes les maladies chroniques, est l’enseignement aux patients. Un counselling sur la maladie et son traitement peut aider le patient à prendre des décisions éclairées, consolider le lien médecin-patient et accroître l’observance thérapeutique.
Le manque de temps et de ressources peut limiter la durée des interactions entre le clinicien et son patient. Il est donc très utile de disposer de documentation à remettre au patient et d’orienter ce dernier vers des sources en ligne fiables. Parmi ces dernières, mentionnons :
• Réseau canadien des céphalées (http://headachenetwork.ca)
• MaMigraineChronique (http://www.mychronicmigraine.ca)
Le traitement de la migraine chronique est multidimensionnel et peut inclure certaines modifications de l’hygiène de vie/comportements
(p. ex. alimentation équilibrée, pratique régulière d’exercice, abandon du tabagisme), les approches psychothérapeutiques (p. ex. thérapie cognitivo-comportementale, méditation/pleine conscience) et la pharmacothérapie14-16. La recherche a démontré que la migraine chronique est trop peu traitée. Lors d’un sondage mené auprès des patients, seulement 31,6 % des répondants atteints de migraine chronique ont indiqué qu’ils utilisaient des traitements d’urgence spécifiques à la migraine6. Moins de la moitié (48,1 %) se disaient satisfaits de leur traitement d’urgence. Et la proportion de patients migraineux chroniques qui utilisaient des médicaments prophylactiques était également faible à 33,3 %6.
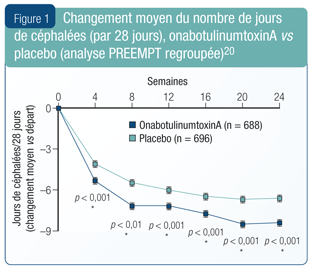
OnabotulinumtoxinA. En ce qui a trait à la pharmacothérapie, un seul traitement est approuvé par Santé Canada pour la migraine chronique : les injections d’onabotulinumtoxinA sont indiquées pour la prévention des céphalées chez les migraineux chroniques (céphalées d’une durée de quatre heures ou plus par jour, ≥ 15 jours par mois)17. Les données clés qui appuient cette indication proviennent de deux essais cliniques à répartition aléatoire et contrôlés, PREEMPT 1 et PREEMPT 2, publiés en 201018,19. Ces essais ont été réalisés selon le même protocole : phase à répartition aléatoire à double insu de 24 semaines suivie d’une phase ouverte de 32 semaines. Dans la phase à double insu, les patients étaient assignés à des injections soit d’onabotu-linumtoxinA (155-195 U), soit de placebo toutes les 12 semaines; le paramètre principal (changement moyen du nombre de jours de céphalées) était évalué à
24 semaines.
Dans une analyse regroupée des deux études (nombre total [n] = 1 384)20, le nombre de jours de céphalées était significativement moindre, soit une réduction de 8,4 jours avec l’onabotulinumtoxinA, comparativement à 6,6 jours avec le placebo (p < 0,001). La différence s’est révélée significative à toutes les étapes d’évaluation (Figure 1). La plupart des effets indésirables (EI) au cours des essais ont été d’intensité légère à modérée; la proportion de patients ayant abandonné en raison des EI a été de 3,8 % avec l’onabotulinumtoxinA et de 1,2 % avec le placebo.
Topiramate. Même s’il n’est pas approuvé pour la migraine chronique au Canada, le topiramate oral a également donné lieu à une réduction significative du nombre moyen de jours de céphalées lorsqu’il était administré en prophylaxie à des patients souffrant de migraine chronique21. Dans un essai clinique à répartition aléatoire regroupant 328 patients souffrant de migraine chronique, le topiramate a été associé à une réduction moyenne de 5,6 jours de céphalées par rapport aux valeurs de départ, ce qui s’est révélé significativement plus marqué que la réduction moyenne de 4,1 jours observée dans le groupe sous placebo. Les abandons dus à des EI ont été signalés chez 10,9 % des sujets sous topiramate et 6,1 % des sujets sous placebo.
Impact de la surutilisation des médicaments. En plus des problèmes de prophylaxie, les patients qui éprouvent des migraines peuvent aussi traiter leurs céphalées sur une base symptomatique (p. ex. triptans et/ou analgésiques)22. La surutilisation des médicaments (définie par ≥ 10 triptans ou ≥ 15 traitements en vente libre par mois pendant > 3 mois) peut occasionner des céphalées induites par les médicaments1. À noter, ce diagnostic peut être posé en conjonction avec la migraine chronique1. De nombreux patients qui souffrent de céphalées d’origine médicamenteuse voient leur état s’améliorer après l’arrêt du médicament surutilisé et ainsi, ils répondent mieux au traitement préventif également1.
Il est tout à fait possible de différencier et diagnostiquer les différents types de céphalées en médecine de premiers recours. Toutefois, lorsque l’incertitude persiste quant au diagnostic, il serait dans l’intérêt du patient de l’adresser vers un spécialiste des céphalées. Les patients qui ne répondent pas au traitement médicamenteux ou qui surutilisent des médicaments sont aussi des candidats à une consultation auprès d’un spécialiste.
La migraine chronique est une maladie fréquente qui est sous-diagnostiquée et souvent trop peu traitée. Pour faciliter le diagnostic, les médecins devraient se familiariser avec les critères et la nomenclature diagnostique courante et songer à intégrer l’ID-CM comme outil pour leurs patients souffrant de graves céphalées chroniques.
Il existe des traitements efficaces tant pour le traitement de la migraine (p. ex. triptans) que pour sa prévention (p. ex. onabo-tulinumtoxinA). L’enseignement au patient est également un élément indispensable du plan de traitement.
Pour les patients chez qui l’incertitude persiste quant au diagnostic ou au traitement, on recommande une demande une consultation auprès d’un spécialiste des céphalées.
